宫颈癌
▲子宫颈癌是最常见的妇科恶性肿瘤。
▲高发年龄为50~55岁。
▲由于子宫颈癌筛查的普及,得以早期发现和治疗子宫颈癌和癌前病变,其发病率和死亡率明显下降。
【发病相关因素】
同“子宫颈鳞状上皮内病变”。
【组织发生和发展】
SIL形成后继续发展,突破上皮下基底膜,浸润间质,形成子宫颈浸润癌。
【病理】
■1)鳞状细胞癌 占75%~80%
■2)腺癌 约占20%~25%
■3)其它
■1)鳞状细胞癌
◇巨检:
①外生型――常累及阴道
②内生型――常累及宫旁组织
③溃疡型
④颈管型――常侵入宫颈管及子宫狭窄部供血层,转移至盆腔淋巴结
■1)鳞状细胞癌
◇镜检:
微小浸润性鳞状细胞癌:指在HSIL(CIN 3)基础上镜检发现小滴状、锯齿状癌细胞团突破基底膜,浸润间质。
微小浸润癌(Ⅰ A期):深度<5mm,宽度≤7mm
◇鳞癌的分级:
|
鳞癌的分级 | |||
|
高分化(Ⅰ级) |
角化型 |
恶性程度低 |
细胞体积大 |
|
中分化(Ⅱ级) |
非角化型 |
恶性程度高 |
细胞体积大或较小 |
|
低分化(Ⅲ级) | |||
2)腺癌
◇巨检:
①乳头状
②菜花状
③溃疡型
④浸润型
◇镜检:
①普通型宫颈腺癌:
→最常见的组织学亚型,约占宫颈腺癌的90%。
→该亚型绝大部分呈高-中分化。
→间质内可见黏液池形成,但肿瘤细胞内见不到明确黏液
②黏液性腺癌:
→该亚型的特征是细胞内可见明确黏液
→可进一步分为胃型、肠型、印戒细胞样和非特指型。
→其中,高分化的胃型腺癌――既往称为微偏腺癌,虽然分化非常好,但几乎是所有宫颈腺癌中预后最差的一种亚型,5年生存率仅为普通宫颈腺癌的一半。
【转移途径】
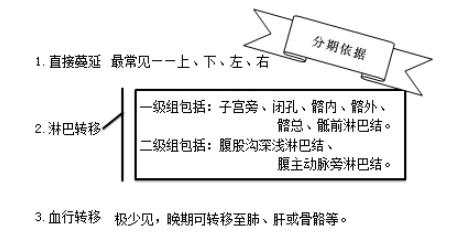
【临床分期】子宫颈癌临床分期(FLOG,2009年)
Ⅰ――宫颈
Ⅱ――阴道/宫旁
Ⅲ――盆腔
Ⅳ――膀胱、直肠、远处
【临床分期】子宫颈癌临床分期(FLOG,2009年)
|
Ⅰ期 |
肿瘤局限在子宫颈(扩展至宫体应被忽略) |
|
Ⅱ期 |
肿瘤超越子宫,但未达到骨盆壁或未达阴道下1/3 |
|
Ⅲ期 |
①肿瘤已扩展到骨盆壁,在进行直肠指诊时,在肿瘤和盆壁之间无间隙。 |
|
Ⅳ期 |
肿瘤超出了真骨盆范围,或侵犯膀胱和/或直肠黏膜 |
Ⅰ期限宫颈,A、B看大小
ⅠA看毫米,3、5分两档
ⅠB看厘米,4死分两档
Ⅱ期超宫颈,阴道和宫旁
Ⅱ A下阴道,Ⅱ B累宫旁
Ⅱ AⅡ B分界岭,Ⅱ B手术搞不定
Ⅲ期超Ⅱ期,还有肾积水
超过Ⅱ A是Ⅲ A,超过Ⅱ B是Ⅲ B
Ⅳ期最好记,所有都一样
【治疗】――手术和放疗为主,化疗为辅。
(1)手术治疗:
原则:早期患者(ⅠA~ⅡA)――手术治疗
年轻患者卵巢正常者――可保留卵巢
术 式:
①ⅠA1期:筋膜外子宫全切(无脉管浸润)
②ⅠA2期:改良广泛性子宫切除术+盆腔淋巴结切除术
③ⅠB1和ⅡA1期:
“二联切”――广泛性子宫切除术+盆腔淋巴结切除术
(必要时做腹主动脉旁淋巴结取样)
④部分ⅠB2和ⅡA2期:
■“三联切”――广泛性子宫切除术
+盆腔淋巴结切除术
+选择性腹主动脉旁淋巴结取样;
■或 同期放、化疗后行全子宫切除术;
■或 新辅助化疗后行“三联切”
前哨淋巴结绘图活检
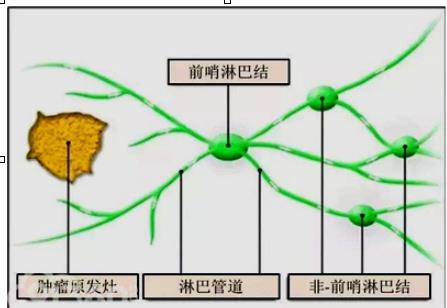
要求保留生育功能的年轻患者:
ⅠA1(无脉管浸润)
――可行宫颈锥切
ⅠA1(有脉管浸润)和ⅠA2期
――子宫颈锥形切除术+盆腔淋巴结切除术
――或考虑前哨淋巴结绘图活检
――或和ⅠB1期处理相同
肿瘤直径<2cm的ⅠB1
――广泛性宫颈切除术+盆腔淋巴结切除术
――或 考虑前哨淋巴结绘图活检
浸润癌的治疗:
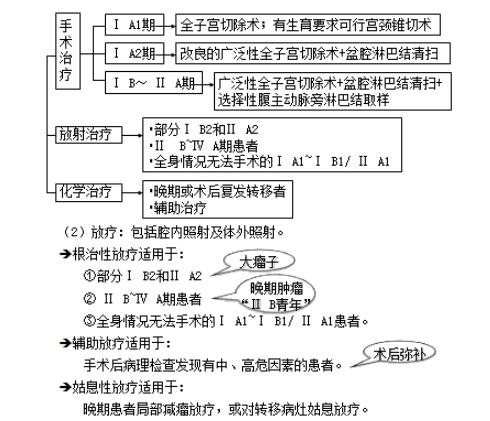
(3)化疗:
主要用于:晚期或复发转移的患者和根治性同期放化疗。
也可用于手术前后的辅助治疗。
常用方案:以铂类为主的联合化疗
TP(顺铂+紫杉醇)
FP(顺铂+氟尿嘧啶)
BVP(博来霉素+长春新碱+顺铂)
BP(博来霉素+顺铂)
【预防】
随着人们对宫颈癌发生与发展认识的加深及宫颈癌筛查系统的普及,使宫颈癌的预防及早期诊断、早期治疗成为可能。
预防宫颈癌应普及宫颈癌相关科普知识;
避免不洁性行为;
早期治疗慢性宫颈病变及性伴侣包皮疾病;
对育龄期妇女,定期行宫颈细胞学检查;
有条件时可行高危型HPV检测;
提倡屏障式避孕和应用HPV预防性疫苗等。
以教材大纲知识点为指导,精作试题,让你备考复习做题一步到位,提高复习效率
在线题库、最新考试动态,网校课程辅导资料获取,加入卫生资格考试交流群:741262248 有专门老师为你解答
有专门老师为你解答
【焚题库】主治医师考试题库【历年真题+章节题库+模拟考生+考前模拟试题】
|
模拟考场 |
主治医师章节练习 |
历年真题 |
每日一练 |
|
免费模拟机考在线测试 |
主治医师章节针对练习专项突破 |
每真题练习实战演练 |
每天10道最新试题 |
| 查看详情 | 查看详情 | 查看详情 |
- 2020-01-172020年妇产科主治医师考试专业实践知识点:输卵管绝育术(适应证)
- 2019-11-252020年妇产科主治医师考试专业实践知识点:宫内节育器
- 2019-11-222020年妇产科主治医师考试专业实践知识点:药物避孕
- 2019-11-192020年妇产科主治医师考试专业实践知识点:不孕症
- 2019-11-182020年妇产科主治医师考试《专业实践》知识点:尿瘘
-
12019-11-252020年妇产科主治医师考试专业实践知识点:宫内节
-
22019-11-222020年妇产科主治医师考试专业实践知识点:药物避
-
32019-11-192020年妇产科主治医师考试专业实践知识点:不孕症
