异位妊娠
异位妊娠
【概念】
受精卵在宫体腔以外着床称异位妊娠。是妇产科常见的急腹症,发病率约2%~3%。
【分类】
﹡输卵管妊娠95%(最常见)
---壶腹部妊娠占78%(最最常见)
---其次为峡部、伞部,间质部较少见
﹡其它部位妊娠5%
---卵巢妊娠、腹腔妊娠、阔韧带妊娠、宫颈妊娠…
【病因】
·输卵管炎症导致管腔粘连狭窄——主要病因
·输卵管妊娠史或手术史:女扎
·输卵管发育不良或功能异常:输卵管过长等
·辅助生殖技术:助孕技术
·避孕失败
·其他:子宫肌瘤压迫输卵管、子宫内膜异位等
【病理特点】
◇结局:
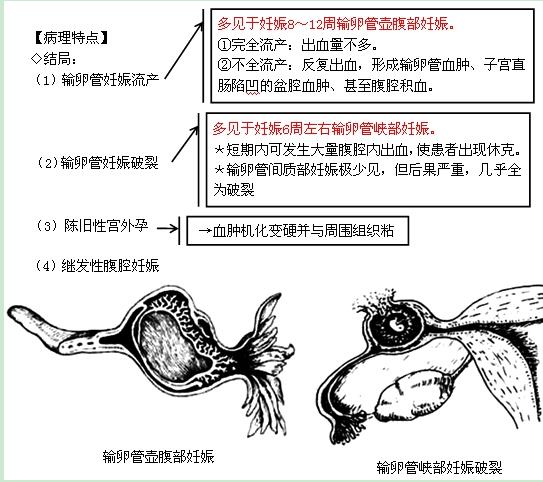
(1)输卵管妊娠流产
多见于妊娠8~12周输卵管壶腹部妊娠
①完全流产:出血量不多
②不全流产:反复出血,形成输卵管血肿、子宫直肠陷凹的盆腔血肿、甚至腹腔积血
(2)输卵管妊娠破裂
多见于妊娠6周左右输卵管峡部妊娠
①短期内可发生大量腹腔内出血,使患者出现休克
②输卵管间质部妊娠极少见,但后果严重,几乎全为破裂
(3)陈旧性宫外孕
(4)继发性腹腔妊娠
(5)输卵管妊娠胚胎停止发育并吸收
◇子宫变化
——输卵管妊娠和正常妊娠一样是怀孕……
◎合体滋养细胞产生hCG维持黄体生长(有妊娠黄体)
◎子宫增大变软(但小于妊娠周数)
◎子宫内膜出现蜕膜反应(或流或破时,蜕膜自宫壁剥离而发生阴道流血,可排出三角形蜕膜管型)
◎血hCG低(或流或破时,迅速下降)
◎内膜反应的多样性(增生、分泌、A-S反应)
【临床表现】
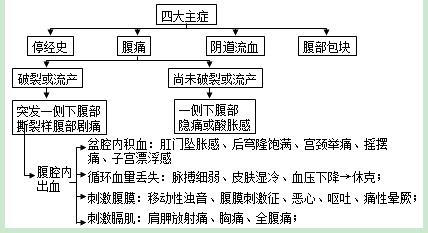
【辅助检查】
(1)血hCG测定
(2)孕酮
(3)B超
(4)阴道后穹隆穿刺
(5)腹腔镜
(6)诊断性刮宫
(1)血hCG测定:
——血β-hCG阴性一般可以排除异位妊娠。
血hCG定量测定:
——血β-hCG阴性一般可以排除异位妊娠。
——血hCG定量测定:
*异位妊娠时体内hCG水平较宫内妊娠低。
*血hCG阳性,若经阴道超声可以见到孕囊、卵黄囊、甚至胚芽的部位,即可明确宫内或异位妊娠。
*若经阴道超声未能在宫内或宫外见到孕囊或胚芽,则为未知部位妊娠(PUL),需警惕异位妊娠的可能。
→血清hCG值有助于对PUL进一步明确诊断,若≥3500U/L,则应怀疑异位妊娠存在。
→若<3500U/L,则需继续观察hCG的变化:如果hCG持续上升,复查经阴道超声明确妊娠部位。
→如果hCG没有上升或上升缓慢,可以刮宫取内膜做病理检查。

(2)孕酮:
◇血清孕酮测定对预测异位妊娠意义不大。
(3)B超:
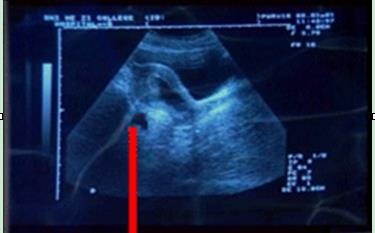
——宫腔内空虚,宫旁出现低回声区,其内探及胚芽及原始心管搏动,可确诊异位妊娠。
——与hCG结合更有意义。
(4)阴道后穹隆穿刺:
√最简单可靠的诊断方法。
√抽出不凝血液,说明有血腹症存在。
√穿刺阴性不能否定输卵管妊娠存在。
后穹隆穿刺——有肛门坠胀时的选择!
(5)腹腔镜
·腹腔镜检查不再是异位妊娠诊断的“金标准”,且有3%~4%的患者因妊娠囊过小而被漏诊,也可能因输卵管扩张和颜色改变而误诊为异位妊娠。
·目前很少将腹腔镜作为检查的手段,而更多作为手术治疗。
(6)子宫内膜病理检查(诊断性刮宫):
诊断性刮宫适用于与不能存活的宫内妊娠的鉴别诊断和超声检查不能确定妊娠部位者。
将宫腔排出物或刮出物作病理检查:
◇宫内妊娠——可见到绒毛;
◇异位妊娠——仅见蜕膜不见绒毛。
【辅助检查】
(1)血hCG测定——血β-HCG阴性一般可以排除异位妊娠。
(2)孕酮——血清孕酮测定对预测异位妊娠意义不大。
(3)B超——血hCG≥3500IU/L时,若未见宫内妊娠囊,高度怀疑异位妊娠。
(4)阴道后穹隆穿刺——有肛门坠胀时的选择,简单可靠!
(5)腹腔镜
(6)诊断性刮宫——异位妊娠仅见蜕膜不见绒毛。
(1)血hCG测定:
——血β-hCG阴性一般可以排除异位妊娠。
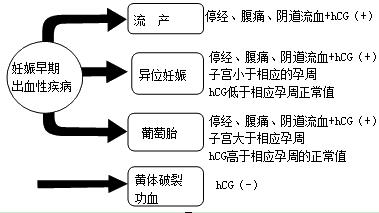
【鉴别诊断】
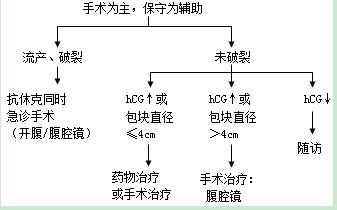
【治疗】手术为主,保守为辅助
其他部位妊娠
卵巢妊娠的诊断标准为:①患侧输卵管完整;②异位妊娠位于卵巢组织内;③异位妊娠以卵巢固有韧带与子宫相连;④绒毛组织中有卵巢组织。
原发性腹腔妊娠的诊断标准为:①两侧输卵管和卵巢正常,无近期妊娠的证据;②无子宫腹膜瘘形成;③妊娠只存在于腹腔内,无输卵管妊娠等的可能性。
宫颈妊娠的诊断标准:①妇科检查发现在膨大的宫颈上方为正常大小的子宫;②妊娠产物完全在宫颈管内;③分段刮宫,宫腔内未发现任何妊娠产物。
以教材大纲知识点为指导,精作试题,让你备考复习做题一步到位,提高复习效率
在线题库、最新考试动态,网校课程辅导资料获取,加入卫生资格考试交流群:741262248 有专门老师为你解答
有专门老师为你解答
【焚题库】主治医师考试题库【历年真题+章节题库+模拟考生+考前模拟试题】
|
模拟考场 |
主治医师章节练习 |
历年真题 |
每日一练 |
|
免费模拟机考在线测试 |
主治医师章节针对练习专项突破 |
每真题练习实战演练 |
每天10道最新试题 |
| 查看详情 | 查看详情 | 查看详情 |
- 2020-01-172020年妇产科主治医师考试专业实践知识点:输卵管绝育术(适应证)
- 2019-11-252020年妇产科主治医师考试专业实践知识点:宫内节育器
- 2019-11-222020年妇产科主治医师考试专业实践知识点:药物避孕
- 2019-11-192020年妇产科主治医师考试专业实践知识点:不孕症
- 2019-11-182020年妇产科主治医师考试《专业实践》知识点:尿瘘
-
12019-11-252020年妇产科主治医师考试专业实践知识点:宫内节
-
22019-11-222020年妇产科主治医师考试专业实践知识点:药物避
-
32019-11-192020年妇产科主治医师考试专业实践知识点:不孕症
