流产
【概念】
1.妊娠不足28周、胎儿体重不足1000g而终止称流产。
2.妊娠12周前终止称为早期流产。
3.妊娠12周至不足28周终止称为晚期流产。
4.流产分为自然流产和人工流产。
胚胎着床后31%发生自然流产,早期流产占80%以上。
【病因】
◇胚胎因素(染色体异常)
胚胎是“种子”早期流产最常见原因
◇父亲因素
◇环境因素
◇母体因素
1.全身性因素
2.生殖器官异常——子宫有问题
子宫是“土地”晚期流产最常见原因
如:宫颈内口松弛、宫颈裂伤引发胎膜早破,进而诱发晚期流产
3.内分泌异常 黄体功能不足、甲状腺功能低下
激素是“阳光”也是早期流产常见原因
4.强烈应激与不良习惯
5.免疫功能异常
【临床表现】
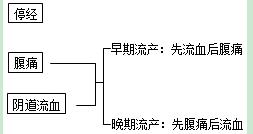
【临床分类】
■基本类型:
√先兆流产
√难免流产
√不全流产
√完全流产
■特殊类型:
√稽留流产
√流产合并感染
√复发性流产
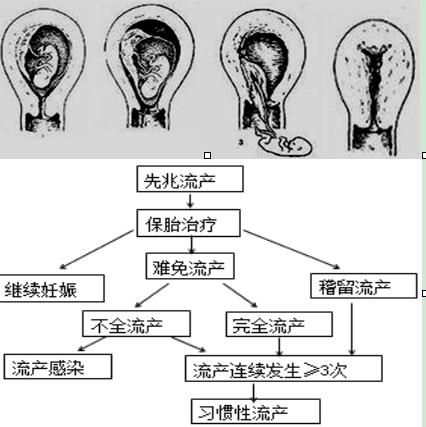
【诊断与处理】
1.先兆流产
诊断要点:
◆出血少;
◆腹痛轻或无;
◆宫口未开、胎膜未破;
◆子宫大小与停经周数相符。
处置原则:
■希望继续妊娠者——保胎。
①卧床休息、减少刺激、禁止性生活;
②肌注黄体酮10~20mg,口服VE;
③甲状腺功能减退者可口服小剂量甲状腺片。
■不希望继续妊娠者——人工流产或引产。
注意:避免不必要的保胎!及时B超、行血β-hCG动态监测,了解胚胎发育状况。
①经治疗两周,症状不见好转或反而加重,提示胚胎发育异常,应停止治疗让其流产。
②B超示胚胎发育不良,β-hCG持续不升或下降,表明流产不可避免,应终止妊娠。
2.难免流产
◆诊断要点:
◆出血增多;
◆腹痛加剧、阵发性;
◆宫颈口已开,可见胎囊堵塞于宫颈口内;
◆子宫大小与停经周数相符或略小。
处置原则:
■一旦确诊,尽早清宫
①早期流产:及时清宫、刮出物送病理;
②晚期流产:静点缩宫素,促进妊娠物排出。检查排出物,必要时刮宫。
3.不全流产
诊断要点:
◆子宫出血持续不止,可因流血过多而致休克;
◆腹痛减轻;
◆宫颈口扩张,可见部分妊娠物嵌顿于宫口;
◆子宫小于停经周数。
处置原则:
■一经确诊,立即清宫!
■术中可使用宫缩剂减少出血利于操作;
■有休克者,应输血输液纠正休克;
■给予抗生素预防感染。
4.完全流产
诊断要点:
◆有流产病史;
◆阴道流血逐渐停止,腹痛亦随之消失;
◆检查宫颈口已关闭,子宫接近正常大小;
◆超声示宫腔内无组织物残留。
处置原则:
◆完全流产一般不需刮宫。
5.稽留流产
定义:
指胚胎或胎儿已死亡滞留在宫腔内未能及时自然排出。
诊断要点:
◆可有先兆流产的表现,出血时有时无;
◆子宫不再长大反而缩小,早孕反应消失;
◆宫颈口未开;
◆子宫较停经周数小,质地不软。
病理特点:
①胎盘组织机化与子宫粘连,不易剥离,清宫时容易出血;
②死胎愈久,胎盘溶解产生凝血活酶进入母体血液循环,引起凝血功能障碍的可能性越大;
③因雌激素不足,子宫收缩力降低,也容易出血;
④死胎稽留于宫腔内,容易招致感染。
处置原则:
(1)术前化验:
①必做出血及凝血功能检查——若凝血功能障碍,应纠正后再行处理;
②血常规;
③做好输血准备:血型、备血。
凝血功能异常——先纠正、再手术。
(2)凝血功能正常者——术前准备:
①口服炔雌醇1mg,每日2次,5天。以提高子宫对缩宫素的敏感性;
②<12周者,行刮宫术;
③≥12周者,静脉点滴缩宫素引产、米非司酮加米索前列醇引产。
6.复发性流产(习惯性流产)
定义:指同一性伴侣连续流产≥3次。
诊断要点:
每次流产多发生于同一妊娠月份,其流产经过与一般流产相同。
原因:
早期复发性流产——常为黄体功能不足、染色体异常、免疫功能异常、甲状腺功能低下等;
晚期复发性流产——常为宫颈内口松弛、子宫畸形、子宫肌瘤等。
处理原则:
(1)本次流产的治疗:
——依流产的类型给予相应的处理;
(2)针对复发性流产的治疗:
——寻找病因→保胎治疗→对因处理。
若为宫颈功能不全,应在孕12~14周行宫颈环扎术,术后定期随诊,提前住院,待分娩发动前拆除缝线。
7.流产合并感染
原因:
阴道流血时间长
宫腔内有组织残留
非法堕胎等
诊断要点:
流产(不全流产)+感染体征(臭味、WBC↑、发热)
处置原则:——先控制感染,再彻底清宫!
(1)流血不多:先控制感染,再清宫;
(2)流血较多:
①可用卵圆钳钳夹大块妊娠物,以减少出血。但严禁全面搔刮宫腔,以防感染扩散;
②待感染控制后,再行彻底清宫
◎整合:流产临床分类
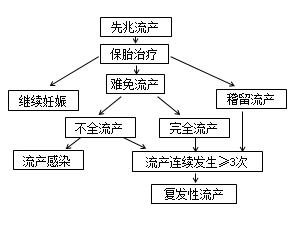
【辅助检查】
病史+妇科检查,多可确诊,少数病例需要辅助检查。
①B超:最具有实用性!
可辅助诊断流产类型及流产的鉴别诊断。
②妊娠试验:尿妊娠试验,可用于鉴别诊断;
连续测定血β-hCG,若48h增长速度<66%,提示妊娠预后不良。
③孕激素测定:测定血孕酮水平,能协助判断先兆流产预后。
【鉴别诊断】
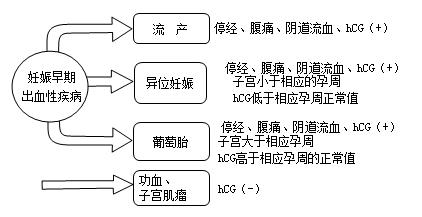
【四种流产基本类型及其特点】
【核心考点归纳】
|
类型 |
先兆流产 |
难免流产 |
不全流产 |
完全流产 |
|
流血 |
少 |
增多 |
多 |
少→无 |
|
腹痛 |
轻 |
加重 |
减轻 |
无 |
|
组织排除 |
无 |
无 |
常有(部分) |
有(完全) |
|
宫口 |
闭 |
可能扩张 |
扩张或组织堵塞 |
闭 |
|
子宫大小 |
与孕周相符 |
与孕周相符或略小 |
小于孕周 |
正常或略小 |
|
B超 |
胚胎存活 |
胚胎死亡 |
残留组织 |
正常宫腔 |
|
hCG |
+滴度高 |
+滴度低 |
+滴度低 |
–/+滴度低 |
|
处理 |
可保胎 |
尽早刮宫 |
立即刮宫 |
不必处理 |
考点补丁:宫颈功能不全的诊断
1.有不明原因晚期流产、早产,或未足月胎膜早破史,且分娩前或破膜前无明显宫缩,胎儿存活,应怀疑宫颈功能不全。
2.非孕期,妇科检查发现宫颈外口松弛明显,宫颈扩张器探查宫颈管时,宫颈内口可顺利通过8号扩张器。
3.妊娠期,无明显腹痛而宫颈内口开大2cm以上,宫颈管缩短并软化,此外B超测量宫颈内口宽度>15mm均有助诊断。
【流产核心考点总结】
1.病因:早期流产最常见的原因——染色体异常;
晚期流产最常见的原因——子宫异常。
2.临床表现:停经、腹痛、阴道流血。
3.类型:先兆流产、难免流产、不全流产、完全流产、
稽留流产、流产感染、复发性流产。
4.诊断:血、尿hCG(+)、B超。
5.处理:先兆流产——保胎;
其它——清宫;
稽留流产——先查凝血、先给雌激素、再清宫。
流产感染——先控制感染,再彻底清宫。
以教材大纲知识点为指导,精作试题,让你备考复习做题一步到位,提高复习效率
在线题库、最新考试动态,网校课程辅导资料获取,加入卫生资格考试交流群:741262248 有专门老师为你解答
有专门老师为你解答
【焚题库】主治医师考试题库【历年真题+章节题库+模拟考生+考前模拟试题】
|
模拟考场 |
主治医师章节练习 |
历年真题 |
每日一练 |
|
免费模拟机考在线测试 |
主治医师章节针对练习专项突破 |
每真题练习实战演练 |
每天10道最新试题 |
| 查看详情 | 查看详情 | 查看详情 |
- 2020-01-172020年妇产科主治医师考试专业实践知识点:输卵管绝育术(适应证)
- 2019-11-252020年妇产科主治医师考试专业实践知识点:宫内节育器
- 2019-11-222020年妇产科主治医师考试专业实践知识点:药物避孕
- 2019-11-192020年妇产科主治医师考试专业实践知识点:不孕症
- 2019-11-182020年妇产科主治医师考试《专业实践》知识点:尿瘘
-
12019-11-252020年妇产科主治医师考试专业实践知识点:宫内节
-
22019-11-222020年妇产科主治医师考试专业实践知识点:药物避
-
32019-11-192020年妇产科主治医师考试专业实践知识点:不孕症
