正常分娩
妊娠≥28周,胎儿及其附属物,自临产发动直至全部娩出的过程,称为分娩。
妊娠≥28周(≥196天),<37周(<258天)之间的分娩,称早产。
妊娠≥37周(≥259天),<42周(<293天)之间的分娩,称足月产
妊娠≥42周(≥294天)分娩者,称为过期产。
先兆临产和临产的诊断
(一)先兆临产:
1.假临产——短/弱/无效/夜间出现/可被抑制
2.胎儿下降感——进食量增多/呼吸较轻快
3.见红——分娩即将开始比较可靠的征象
(二)临产的诊断:
临产开始的标志为规律且逐渐增强的子宫收缩,持续30秒或以上,间歇5~6分钟,并伴随进行性宫颈管消失、宫口扩张和胎先露部下降。
■规律宫缩(持续30秒/间歇5~6分)
■进行性宫颈管消失
■进行性宫口开大
■进行性胎先露下降
【例题】
正式发动分娩的主要表现为
A.见红
B.下腹隐痛
C.宫颈变软
D.规律宫缩
E.胎先露部衔接
『正确答案』D
第一产程的临床经过及处理
(一)临床表现:
1.规律宫缩
2.宫口扩张
3.胎头下降程度
4.胎膜破裂
(二)第一产程的处理——监测产程的进展
多采用产程图,使产程进展一目了然。
(1)子宫收缩:人工或胎儿监护仪描记宫缩曲线

(2)胎心:
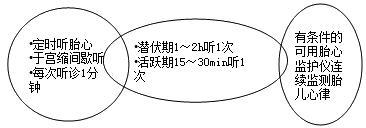
(3)宫口扩张及胎头下降:
◇宫口扩张
潜伏期 0~3cm (6~8h)>16h潜伏期延长
活跃期3~10cm (4~8h)>8h活跃期延长
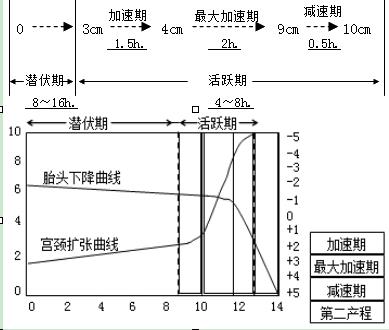
◇胎头下降:
标志物:坐骨棘平面:
表达方法:胎头颅骨最低点——
平坐骨棘平面时,以“0”表达;
坐骨棘以上为“﹣”;
坐骨棘以下为“+”。
【四两拨千斤】
S+3/4、宫口已开全——有窘迫——阴道 助产最快!
先露高、宫口未开全——有窘迫——剖宫产最快!
(4)胎膜破裂(简称破膜):
胎膜多在宫口近开全时自然破裂,前羊水流出(约100ml)。一旦发现胎膜破裂,应立即听胎心,并观察羊水性状和流出量,有无宫缩,同时记录破膜时间。
1、头位,羊水污染(黄绿色混有胎粪),提示胎儿窘迫,应立即阴道检查,注意有无脐带脱垂。
2、若羊水清,胎头尚未入盆,立即卧床,并垫高臀部,以防脐带脱垂。
3、若破膜≥12小时尚未分娩,酌情给予抗生素预防感染。
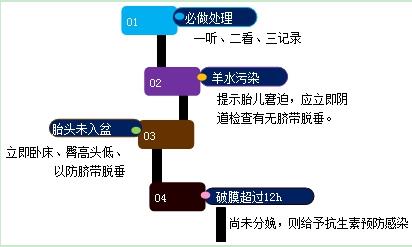
(5)血压:宫缩时血压常升高5~10mmHg,间歇期恢复原状。每隔4~6小时测量一次。
(6)饮食与活动:鼓励产妇少量多次进食,以维持产妇体力。
1、宫缩不强且未破膜,产妇可在病室内走动,有助于加速产程进展。
2、有合并症的产妇,如阴道流血、头晕、眼花等自觉症状,应卧床并左侧卧位。
3、初产妇宫口近开全,经产妇宫口开4cm时,应卧床并左侧卧位。
(7)排尿与排便:应鼓励产妇每2~4小时排尿一次
灌肠的指征 :初产妇宫口扩张<4cm、经产妇<2cm时,可行温肥皂水灌肠,加速产程进展。
但胎膜早破、阴道流血、胎头未衔接、胎位异常、有剖宫产史、宫缩强估计1小时内分娩及患严重心脏病等,不宜灌肠。——有问题,不灌肠!
(8)肛门检查:不需消毒,简单易行。应适时在宫缩时进行。能了解
①宫颈软硬度、厚薄
②宫口扩张程度
③是否已破膜
④骨盆腔大小
⑤确定胎位
⑥胎头下降程度。
(9)阴道检查:适用于肛查不清、宫口扩张及胎头下降程度不明、疑有脐带先露或脐带脱垂、轻度头盆不称经试产4小时产程进展缓慢者。
※能做到严格消毒时,阴道检查可取代肛门检查。
第二产程的临床经过及处理
(一)临床表现:
1.自然破膜、人工破膜
2.宫缩增强、排便感
3.胎头拨露
4.胎头着冠
(二)第二产程的处理——接产
(1)密切检测胎心
·勤听胎心,每6-10分钟听一次,必要时使用胎心监护仪观察胎心率及其基线变异。
(2)指导产妇屏气
·在宫缩时屏气用力(使用腹压),在宫缩间歇时,应尽量放松、休息。
(3)接产准备
·初产妇宫口开全、经产妇宫口开大4cm,且宫缩规律有力时,准备接产。
(4)接产
※原则:防止会阴撕裂!
·1)会阴撕裂诱因:会阴水肿、会阴过紧缺乏弹性、耻骨弓过低、胎儿过大、胎儿娩出过快等
·2)接气要领:协助胎头俯屈,让胎头以最小径线在宫缩间歇期缓慢通过阴道口,是预防会阴撕裂的关键,胎肩娩出时也要注意保护会阴。
·3)接产步骤:1/接产者站在产妇右侧,当胎头拨露1-2cm时,用食指和中指轻压胎头枕部,帮助胎头俯屈,当胎头拨露3-4cm时,使会阴后联合紧张时,开始保护会阴,接产者右手肘部支撑在产床上,托住会阴部,左手食指、中指、无名指垫以纱布轻压胎头枕部,使胎头继续俯屈,以枕下前囟径通过阴道口。胎儿枕部在耻骨弓下露出时,左手应协助胎头仰伸,胎头即将娩出时,是发生会阴裂伤的关键时刻,右手切不可离开会阴,直至后肩娩出时方可离开。
·4)会阴切开指征:估计会阴撕裂不可避免者(会阴过紧、胎儿过大、会阴水肿等),或母儿有病理情况急需结束分娩者。
·5)会阴切开术:包括会阴后-侧切开术、会阴正中切开术。
第三产程的临床经过及处理
(一)临床表现:
◇胎盘剥离的征象——
①宫体变硬呈球形,下段被扩张,宫体呈狭长形被推向上,宫底升高达脐上;
②剥离的胎盘降至子宫下段,阴道口外露的一段脐带自行延长;
③阴道少量流血;
④接产者用手掌尺侧在产妇耻骨联合上方轻压子宫下段时,宫体上升而外露的脐带不再回缩。

(二)第三产程的处理
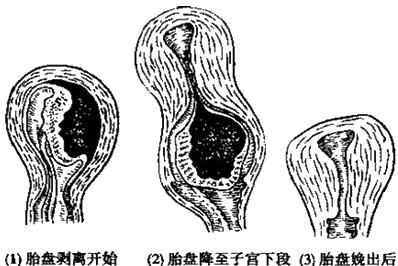
【胎盘剥离及排出方式】
|
①胎儿面娩出式 |
特点 | ||
|
胎盘从中央开始向剥离,而后向周围剥离 |
胎盘先娩出 |
此方式多见 | |
|
随后出现少量阴道出血 | |||
|
②母体面娩出式 |
胎盘从边缘开始剥离,胎盘呈反卷着、以母面出现在阴道口 |
先有较多量的阴道流血 |
本方式少见 |
|
胎盘然后排出。 | |||

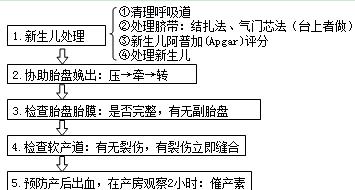
【新生儿阿普加(Apgar)评分】
出生后1分钟内的心率、呼吸、肌张力、喉反射及皮肤颜色5项体征为依据。
体征 0分1分 2分
心率0<100次 ≥100次
呼吸0浅慢佳
肌张力 松弛四肢稍屈曲 四肢屈曲/活动好
喉反射 无反射 有些动作 咳嗽/恶心
皮肤颜色 全身苍白 躯干红,四肢青紫 全身粉红
【新生儿阿普加(Apgar)评分】
10分正常新生儿
4~7分轻度(青紫)窒息清理呼吸道、人工呼吸、吸氧、用药等措施才能恢复。
0~3分重度(苍白)窒息缺氧严重需紧急抢救,行喉镜在直视下气管内插管并给氧。
应在出生后5分钟、10分钟时再次评分。
对缺氧较严重的新生儿,应在出生后5分钟、10分钟时再次评分,直至连续两次评分均≥8分。
【预防产后出血】
正常分娩出血量多不超过300ml。
(1)预计可能发生产后出血者,可在胎儿前肩娩出时,静推缩宫素(10 U + 25%G 20ml);
(2)若胎儿娩出后超过30分钟,胎盘仍未排出,应排空膀胱→再轻轻按压子宫→静推缩宫素→仍无效→手取胎盘。
(3)胎盘娩出后出血多,可肌注麦角新碱,并静脉点滴缩宫素(20U + 5%G 500ml)
观察产后一般情况
(1)在产房观察2小时,测血压脉搏
(2)注意子宫出血征象:查宫底高度,每半小时查一次,及早发现因宫缩不良导致出血。
(3)注意会阴阴道是否出血血肿
(4)产后观察2小时后,将产妇和新生儿送回病房。
【例题】
临产时可以灌肠的是
A.胎膜已破,宫口开大2cm,头先露,S+1,胎心率正常
B.宫口开大2cm,头先露,S+1,胎心率正常,阴道流血,量较多
C.产程顺利,估计1h能分娩者
D.胎膜未破,臀先露,胎心率正常
E.胎膜未破,宫口开大2cm,头先露,S+1,胎心率正常
『正确答案』E
初产妇开始保护会阴的时机是
A.宫口开全后阴道口看见胎发时
B.胎头拨露使阴道后联合紧张时
C.胎头着冠时
D.胎头开始仰伸时
E.胎肩娩出前后
『正确答案』B
【例题】
26岁初产妇,妊娠39周,规律宫缩8小时。血压110/70mmHg,骨盆不小,预测胎儿体重为2700g,枕左前位,胎心率正常。肛查宫口开大3cm,S=0。正确处置应是
A.不需干涉产程进展
B.静脉推注地西泮10mg
C.静脉缓注25%硫酸镁16ml
D.静脉滴注缩宫素
E.行人工破膜
『正确答案』A
【例题】
新生儿出生后应首先
A.断脐
B.擦洗新生儿面部
C.清理呼吸道
D.刺激新生儿足部
E.抓紧娩出胎盘和胎膜
『正确答案』C
- 2020-01-172020年妇产科主治医师考试专业实践知识点:输卵管绝育术(适应证)
- 2019-11-252020年妇产科主治医师考试专业实践知识点:宫内节育器
- 2019-11-222020年妇产科主治医师考试专业实践知识点:药物避孕
- 2019-11-192020年妇产科主治医师考试专业实践知识点:不孕症
- 2019-11-182020年妇产科主治医师考试《专业实践》知识点:尿瘘
-
12019-11-252020年妇产科主治医师考试专业实践知识点:宫内节
-
22019-11-222020年妇产科主治医师考试专业实践知识点:药物避
-
32019-11-192020年妇产科主治医师考试专业实践知识点:不孕症
